Osteomielite: sintomi, cause, cure e prevenzione
Articolo informativo di Giuseppe Pinna per S. O. S. - “Osteomielitici d’Italia” - Onlus «Centro Servizi Informativi On-line per Osteomielitici e Pazienti dell’Ospedale CODIVILLA-PUTTI di Cortina d’Ampezzo.
Articolo informativo di Giuseppe Pinna per S. O. S. - “Osteomielitici d’Italia” - Onlus «Centro Servizi Informativi On-line per Osteomielitici e Pazienti dell’Ospedale CODIVILLA-PUTTI di Cortina d’Ampezzo.
INFORMATIVA dell'AUTORE ASSEMBLATORE
Un’infezione di osteomielite costa ca. 40.000-50.000 € (senza costi sociali!)
Un’infezione di osteomielite costa ca. 40.000-50.000 € (senza costi sociali!)
Le infezioni ossee e articolari colpiscono decine di migliaia di Italiani ogni anno e costituiscono una delle eve- nienze di più difficile trattamento in ortopedia e traumatologia.
L'infezione si può manifestare con dolore, arrossamento, secrezione dalla ferita, febbre.
A volte però i segni dell'infezione ossea sono molto attenuati e solo gli esami del sangue e altri esami specifici possono permettere una corretta diagnosi allo Specialista.
A volte però i segni dell'infezione ossea sono molto attenuati e solo gli esami del sangue e altri esami specifici possono permettere una corretta diagnosi allo Specialista.
Le infezioni possono colpire l'osso e le articolazioni in seguito a traumi (fratture esposte, ferite contaminate, schiacciamenti, ecc.), in seguito ad interventi chirurgici (protesi articolari, sintesi di fratture, osteotomie, ecc.) oppure possono verificarsi senza alcuna apparente causa, per la presenza di batteri che hanno si sono localizzati nelle ossa e nelle articolazioni, di solito partendo da un altro focolaio infettivo (infezioni ematogene).
Le infezioni posso colpire tutte le ossa, ma sono più frequenti a livello della tibia, del femore, dell'omero, della mano, piede e della colonna vertebrale.
Relativamente frequenti sono poi le infezioni che colpiscono alcune articolazioni, tra cui l'anca, il ginocchio, la spalla, la caviglia.
Relativamente frequenti sono poi le infezioni che colpiscono alcune articolazioni, tra cui l'anca, il ginocchio, la spalla, la caviglia.
Le infezioni ossee richiedono spesso trattamenti complessi, lunghi e difficili, che vengono eseguiti preferen- zialmente in Centri specializzati.
Di solito prima si esegue la diagnosi e si inizia una terapia specifica, più sono le speranza di ottenere la guarigio- ne. Più a lungo dura il processo infettivo, più è difficile controllarlo e guarire.
Di solito prima si esegue la diagnosi e si inizia una terapia specifica, più sono le speranza di ottenere la guarigio- ne. Più a lungo dura il processo infettivo, più è difficile controllarlo e guarire.
Le infezioni osteo-articolari sono nettamente favorite da alcune condizioni:
- Fumo di sigaretta
- Diabete
- Artrite reumatoide e altri disordini del sistema immunitario
- Terapie con immunosoppressori e cortisonici
- Epatopatie
- Abuso di alcol o di sostanze stupefacenti, ecc.
Scopo di questo SCHEDA e del relativo BLOG cui essa è inserita, è quello di diffonde- re le conoscenze nel campo delle infezioni osteo-articolari, offrendo una panoramica delle possibili soluzioni e dei nuovi campi di ricerca medico-chirurgici.


| L'osteomielite è una infezione dell'osso, che può comparire spontaneamente o in seguito a traumi o dopo interventi chirurgici sulle ossa e articolazioni.
Le infezioni ossee, articolari e protesiche (anca, ginocchio, spalla, ecc.) colpiscono decine di migliaia di per- sone in Italia ogni anno e rappresentano una delle patologie di più difficile e complesso trattamento in ortopedia e traumatologia, richiedendo spesso il trattamento in Centri specializzati.
I grandi progressi ottenuti negli ultimi 15 anni nei Centri specialistici, hanno tuttavia reso possibile ottenere una remissione duratura o la vera e propria guarigione in più del 90 % dei casi.
Naturalmente questi miglioramenti richiedono un continuo sforzo nell'aggiornare e perfezionare i sistemi di preven- zione, di classificazione, di diagnosi precoce e differenziale, i metodi di monitoraggio e quelli di trattamento, che spesso è combinato medico-chirurgico e fisico.
Questo BLOG e il suo relativo GRUPPO S. O. S. - “Osteomielitici d’Italia” - Onlus ha come obbiet- tivo quello di divulgare le conoscenze sul trattamento delle infezioni osteo-articolari e protesiche, met- tendo in contatto gli esperti del settore (chirurghi ortopedici dedicati alle infezioni, microbiologi, infetti vologi, immunologi, farmacologi) e Pazienti. * Classificazione osteomieliti (v. anche la pubblicazione su Eur Orthop Traumotol) * Il trattamento delle artriti infettive nell'adulto, mediante protesi di anca (testo in inglese) * Scopri la teletermografia per la diagnosi delle infezioni osteo-articolari (testo in inglese) * Gli spaziatori in cemento preformato per il trattamento delle protesi infette * I trattamenti biofisici per la stimolazione dell'osso * I sostituti ossei addizionati di antibiotico * Le infezioni correlate agli impianti (testo in inglese) Osteomielite fatti |
- L'osteomielite è un'infezione del tessuto osseo.
- Osteomielite può verificarsi in qualsiasi fascia di età.
- Il trattamento di osteomielite può includere antibiotici, splintaggio, o interventi chirurgici.
- Un ritardo nella diagnosi o il trattamento di osteomielite può portare a deficit permanenti.
Che cosa è l'osteomielite?
L'Osteomielite è un'infezione all'osso.
L'Osteomielite può verificarsi in neonati, bambini e adulti.
Diversi tipi di batteri in genere influenzano le diverse fasce di età.
Nei bambini, l'osteomielite si verifica più frequentemente alle estremità delle ossa lunghe delle braccia e delle gambe, che colpisce i fianchi, ginocchia, spalle e polsi. Negli adulti, è più comune nelle ossa della colonna vertebrale (vertebre), piedi, o nella pelvi.
Quali sono le cause osteomielite?
Ci sono diversi modi per sviluppare l'infezione ossea di osteomielite.
Il primo è per i batteri di viaggiare attraverso il flusso sanguigno ( batteriemia ) e diffuso alle ossa, cau-sando un'infezione.
Questo accade spesso quando il paziente ha un'infezione in altre parti del corpo, come polmonite o infezione del tratto urinario, che si diffonde attraverso il sangue all'osso.
Una ferita aperta su un osso può portare a osteomielite.
Ciò accade più comunemente con sottostante malattia vascolare periferica, neuropatia periferica, o diabete.
Con un open frattura (frattura composta), l'osso che perfora attraverso la pelle è esposta a batteri. Questo aumenta il rischio di osteomielite.
Un recente intervento chirurgico o iniezione intorno ad un osso può anche esporre l'osso ai batteri e portare a osteomielite.
I pazienti con condizioni o che assumono farmaci che indeboliscono il loro sistema immunitario sono a più alto rischio di sviluppare l'osteomielite.
I fattori di rischio includono il cancro, cronico uso di steroidi, l'anemia falciforme, il virus dell'immunodefi- cienza umana (HIV), il diabete, l'emodialisi, per via endovenosa tossicodipendenti, e anziani.
Sintomi di osteomielite
L'Osteomielite acuta sviluppa rapidamente in un periodo di sette a 10 giorni.
I sintomi di osteomielite acuta e cronica sono molto simili e comprendono:
- Febbre, irritabilità, stanchezza
- Nausea
- Tenerezza e gonfiore attorno all'osso interessato
- Perso gamma di movimento
L'Osteomielite nella vertebra si fa conoscere attraverso il dolore lombare intenso, soprattutto di notte.
FONTE: WebMD Medical - Inviato da William C. Shiel Jr.
Osteomielite: sintomi, cause, cure e prevenzione
Osteomielite è il termine medico usato per descrivere per un'infezione in un osso.
Le infezioni possono raggiungere un osso viaggiando attraverso la circolazione sanguigna o la diffusione da tessuti circostanti.
L'osteomielite può anche iniziare nello stesso osso se un infortunio espone l'osso ai germi.
Nei bambini, l'osteomielite più comunemente colpisce le ossa lunghe delle gambe e del braccio, mentre negli adulti si hanno maggiori probabilità di sviluppare l'osteomielite nelle ossa che compongono la spina dorsale (vertebre).
Le persone che soffrono di diabete possono sviluppare l'osteomielite nei piedi se hanno ulcere del piede.
Una volta era considerata una condizione incurabile, ma oggi l'osteomielite può essere trattata con successo.
Sintomi
Segni e sintomi di osteomielite sono:
Sintomi
Segni e sintomi di osteomielite sono:
- Febbre o brividi
- Irritabilità o letargia nei bambini piccoli
- Dolore nella zona del contagio
- Gonfiore, calore e rossore su tutta l'area del contagio
A volte l'osteomielite non provoca segni e sintomi o si hanno segni e sintomi che sono difficili da distinguere da altri problemi. batteri

Consultare il medico se si verificano peggioramento del dolore osseo insieme con la febbre.
Se si è a rischio di infezione a causa di una condizione medica o un intervento chirurgico, consultare il medico immediatamente se si notano segni e sintomi di un'infezione.

Consultare il medico se si verificano peggioramento del dolore osseo insieme con la febbre.
Se si è a rischio di infezione a causa di una condizione medica o un intervento chirurgico, consultare il medico immediatamente se si notano segni e sintomi di un'infezione.
Cause
La maggior parte dei casi di osteomielite sono causati da batteri stafilococco, un tipo di germe che si trova comunemente sulla pelle o nel naso anche in individui sani.I germi possono entrare in un osso in una varietà di modi, tra cui:
- Attraverso il flusso sanguigno. I germi in altre parti del corpo - ad esempio da polmonite o infezione del tratto urinario - possono viaggiare attraverso il flusso sanguigno verso un punto debole.
- Da una infezione nelle vicinanze. Se una ferita si infetta, i germi possono diffondersi all'osso vicino.
- Contaminazione diretta. Ciò può verificarsi se si è rotto un osso così gravemente che una parte di esso è sporge attraverso la pelle.
Fattori di rischio
Le ossa sono normalmente resistenti alle infezioni.
Affinchè l'osteomielite si verifichi una situazione che rende le ossa più vulnerabili deve essere presente.
Ferita recente o chirurgia ortopedica
Una frattura grave o una ferita profonda crea la situazione ottimale affinchè l'infezione si verifichi. Un intervento chirurgico per riparare le ossa rotte o sostituire articolazioni usurate può anche accidentalmente aperire un percorso per i germi.
Problemi di circolazione
Quando i vasi sanguigni sono danneggiati o bloccati, il corpo ha difficoltà a distribuire le cellule che combattono le infezioni.
Ciò che inizia come un piccolo taglio può progredire a un'ulcera profonda che può esporre i tessuti profondi alle infezioni.
Malattie che compromettono la circolazione del sangue sono:
- Diabete
- Malattia arteriosa periferica, spesso legata al fumo
- Malattie epatiche
Tubi medicali
Questi tubi sono spesso una necessità medica, ma possono anche servire come superstrade per i germi.
L'utilizzo di questi tubi medici mette a rischio di infezioni, e in generale, può portare a osteomielite.
Gli esempi includono:
Questi tubi sono spesso una necessità medica, ma possono anche servire come superstrade per i germi.
L'utilizzo di questi tubi medici mette a rischio di infezioni, e in generale, può portare a osteomielite.
Gli esempi includono:
- Macchine per la dialisi
- Cateteri urinari
- Cateteri venosi a volte chiamati linee centrali, che possono rimanere impiantati nel corpo per mesi o anni.
Sostanze per via endovenosa
Le persone che fanno uso di droghe per via endovenosa hanno più probabilità di sviluppare l'osteomielite, perché in genere utilizzano aghi non sterili.
Complicazioni
Le complicazioni possono includere:
Le persone che fanno uso di droghe per via endovenosa hanno più probabilità di sviluppare l'osteomielite, perché in genere utilizzano aghi non sterili.
Complicazioni
Le complicazioni possono includere:
- Osteonecrosi. Un'infezione nell'osso può impedire la circolazione del sangue all'interno dell'osso, con con- seguente necrosi delle ossa. L'osso può guarire dopo un intervento chirurgico per rimuovere piccole sezioni di osso necrotico. Se una grande sezione di osso è perduto, tuttavia, può essere necessario amputare l'arto per prevenire la diffusione dell'infezione.
- Artrite settica. In alcuni casi, l'infezione può diffondersi all'interno delle ossa.
- Crescita ridotta. Nei bambini, il luogo più comune per l'osteomielite è nelle aree di accrescimento ovvero le cartilagini. Una crescita normale può essere interrotta nelle ossa infette.
- Il cancro della pelle. Se l'osteomielite ha provocato una ferita aperta che sta creando pus, la pelle cir- costante è a più alto rischio di sviluppare il cancro a cellule squamose.
Diagnosi
Il medico può ordinare una combinazione di test e procedure per diagnosticare l'osteomielite e per determinare quale germe causa l'infezione.
Gli esami del sangue
Esami del sangue possono rivelare elevati livelli di globuli bianchi e altri fattori che possono indicare che il corpo sta combattendo un'infezione.
Se l'osteomielite è stato causata da un'infezione nel sangue, i test possono rivelare a carico di quali germi. Tuttavia, le analisi del sangue danno solo indizi che il medico usa per decidere ulteriori test e le procedure da adottare.
Esami radiografici
- Raggi-X. I raggi X possono rivelare danni al tessuto osseo. Tuttavia, i danni potrebbero non essere visibili fino a quando l'osteomielite è acuta.
- Tomografia computerizzata (TAC).
- La risonanza magnetica (MRI).
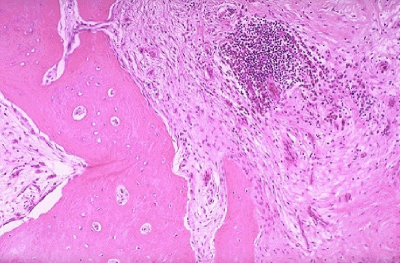
Biopsia ossea
La biopsia ossea è il gold standard per la diagnosi di osteomielite, perché può anche rivelare il particolare tipo di germe che ha infettato il tessuto osseo. Conoscere il tipo di germe consente al medico di scegliere un antibiotico che funziona particolarmente bene per quel tipo di infezione.
Una biopsia richiede l'anestesia e la chirurgia per accedere all'osso.
In alcune situazioni, un chirurgo inserisce un lungo ago attraverso la pelle per fare una biopsia.
Questa procedura richiede anestetici locali per intorpidire la zona in cui è inserito l'ago.
 Trattamenti e cure
Trattamenti e cure
I trattamenti più comuni per l'osteomielite sono antibiotici e intervento chirurgico per rimuovere porzioni di osso che sono infetti o in necrosi.
Farmaci
Una biopsia ossea rivelerà che tipo di germe causa l'infezione, per cui il medico potrà scegliere un antibiotico che funziona particolarmente bene per quel tipo di infezione. Gli antibiotici sono solitamente somministrati attraverso una vena del braccio per almeno sei settimane.
Gli effetti collaterali possono includere nausea, vomito e diarrea.
Chirurgia
A seconda della gravità dell'infezione, la chirurgia dell'osteomielite può includere una o più delle seguenti procedure:
- Drenare la zona infetta. L'apertura dell'area intorno alla osso infetto consente al chirurgo di eliminare ogni pus o liquido che si è accumulato in risposta alle infezioni.
- Togliere l'osso e il tessuto malato. In una procedura chiamata sbrigliamento, il chirurgo rimuove la mag- gior quantità di osso malato possibile, prendendo un piccolo margine di osso sano per assicurarsi che tutte le aree infette siano state rimosse.
- Ripristinare il flusso di sangue all'osso. Il chirurgo può riempire qualsiasi spazio vuoto lasciato dalla procedura di sbrigliamento con un pezzo di osso o altri tessuti, come pelle o muscoli, da un'altra parte del corpo. A volte filler temporanei vengono inseriti in questa tasca finché non si è abbastanza sani da sotto- porsi a un trapianto osseo o ad un innesto di tessuto. L'innesto aiuta l'organismo a riparare i vasi sanguigni danneggiati e a formare nuovo tessuto osseo.
- Rimuovere eventuali corpi estranei. In alcuni casi, corpi estranei, come le placche chirurgiche o viti pos- te nel corso di un precedente intervento chirurgico, possono essere rimosse.
- Amputare l'arto. Come ultima risorsa, i chirurghi possono amputare l'arto interessato per evitare che l'infe- zione si diffonda ulteriormente.
Prevenzione
Ridurre il rischio di infezione riduce anche il rischio di sviluppare l'osteomielite.
In generale, prendere precauzioni per evitare tagli e graffi, questo è il modo in cui i germi hanno un facile accesso al corpo. Se ci si taglia o graffia, pulire l'area immediatamente e applicare un bendaggio pulito.
Controllare le ferite frequentemente per eventuali segni di infezione.
referenze - Fort GG, et al. Osteomielite. In: Ferri FF. Advisor Clinica Ferri 2010. Philadelphia, Pa.: Mosby Elsevier, 2009. Letta 26 MARZO 2010.
Chihara S, et al. Osteomielite. Malattia-un-mese. 2010; 56:6.
Lalani T. Panoramica di osteomielite negli adulti. http://www.uptodate.com/home/index.html. Letta 26 MARZO 2010.
Infezioni. American Academy of Orthopaedic Surgeons. http://orthoinfo.aaos.org/topic.cfm?topic=A00197. Letta 26 MARZO 2010.
Berbari EF, et al. Osteomielite. In: Mandell GL, et al. Mandell, Douglas e Bennett Principi e Pratica di Malattie Infettive. 7a ed. Philadelphia, Pa.: Churchill Livingstone Elsevier, 2009. Letta 29 MARZO 2010.
Dabov DB. Amputazione di osteomielite. In: Canale S., et al. Campbell Operativa Ortopedia. 11 ° ed. Philadelphia, Pa.: Mosby Elsevier, 2007. Letta 29 MARZO 2010.
| Osteomielite
L'osteomielite è una infezione dell'osso.
I germi che più frequentemente causano le osteomieliti sono gli stafilococchi, ma esistono anche infezioni da altri tipi di batteri.
La particolare struttura dell'osso rende molto difficile la sua guarigione dalle infezioni.
I tipi più frequenti di osteomielite o osteite sono:
Per un breve estratto sulla classificazione delle osteomieliti, visualizza qui.
    Osteomielite ematogena di una giovane donna. Il quadro T.A.C., la scintigrafia ossea, il reperto chirurgico ed il riempimento con materiali contenenti antibiotici. La diagnosi ed il trattamento è effettuato in Centri specialistici. |
Osteomielite
L'Osteomielite è una infezione ossea sostenuta da germi patogeni o, meno comune comunemente, da miceti o clostridi.
Si distingue in:
Osteomielite Acuta (OMA)
Osteomielite Cronica (OMC)
Osteomielite Acuta (OMA)
Si distingue in:
osteomielite acuta ematogena,
osteomielite da inoculazione diretta o per contiguità.
I sintomi sono propri di una infezione acuta: dolore, febbre, tumefazione locale, compromissione funzionale locale e generale.
Terapia dell’Osteomielite Acuta (OMA)
Eventuale conferma istologica con biopsia.
Identificazione dell’agente patogeno tramite: tampone, ago-TAC o ago-aspirato.
Antibioticoterapia (ABT) mirata.
Svuotamento chirurgico, drenaggio della cavità ascessuale e lavaggio continuo post-operatorio con antisetti- ci.
Antibioticoterapia postoperatoria mirata per 4-8 settimane.
Utile associazione di OssigenoTerapia Iperbarica (OTI).
Osteomielite Cronica (OMC)
Si distingue in:
osteomielite cronica secondaria
osteomieliti croniche “ab initio”
Quelle ab-initio si distinguono in “ascesso centrale di Brodie” e “osteomielite eburneizzante di Garrè”.
I sintomi sono di una infezione profonda con caratteri di cronicità: presenza saltuaria o ciclica o permanente di fistole con secrezione purulenta.
Distrofia e discromia cutanea.
Dolore gravativo saltuario o permanente locale spesso pulsante.
Tumefazione dura.
Febbre di scarsa entità.
Periodi di completo benessere.
Deformazione diafisaria tibiale nelle forme croniche da anni.
Terapia della Osteomielite Cronica (OMC)
Stadiazione della Osteomielite Cronica secondo la classificazione di Cierny-Mader
Terapia medica
Terapia chirurgica della Osteomielite Cronica
Stadiazione della Osteomielite Cronica (OMC)
Stadiazione della Osteomielite Cronica secondo la classificazione di Cierny-Mader (UTMB).
I Pazienti con Osteomielite Cronica sono distinti in “gruppi” che definiscono la situazione clinica generale e locale (Fig.1) ed in “stadi” relativi alla situazione anatomopatologica della Osteomielite Cronica (Fig.2).
Gruppo A: condizioni generali e immunitarie nella norma.
Gruppo B S/L : il gruppo B è compromesso da patologie sistemiche (S) o locali (L).
Le compromissioni sistemiche più comuni sono: tabagismo, alcolismo, immuno-depressione, patologie d’orga no, ipossia cronica.
Le locali interessano l’arto sede di Osteomielite Cronica: arterite, stasi venosa, stasi linfatica, fibrosi da rag gi, estese cicatrici.
Gruppo C: pazienti non suscettibili di trattamento chirurgico per età avanzata, lunga cronicità dell’infezione, stati particolarmente debilitati, complessità di trattamento, alto rischio di insuccesso terapeutico.
Stadio I: osteomielite midollare.
Monocompartimentale: l’infezione interessa esclusivamente la cavità midollare di un segmento osseo.
Stadio II: osteomielite superficiale.
Monocompartimentale: la necrosi settica ossea interessa una frazione della corticale ossea e non raggiunge lo spazio midollare.
Stadio III: osteomielite localizzata.
La Osteomielite Cronica è diffusa nello spazio midollare e corticale a tutto spessore.
Stadio IV: osteomielite diffusa.
Analogo al III ma più esteso.
Sono incluse le pseudoartrosi e le protesi infette.
I gruppi definiscono la strategia terapeutica medica, gli stadi sono relativi alla indicazione chirurgica.
La percentuale di guarigione è relativa ai gruppi: percentuale più alta per il gruppo A, più bassa per il gruppo B, molto sfavorevole per il gruppo C.
Terapia medica dell'Osteomielite Cronica (OMC)
- Immunoterapia di Stimolazione Batterica (ITSB). Indicata per i gruppi A, B e C. Venne introdotta dal dott. Enrico Savoini negli anni ’60, nell’Istituto Codivilla Putti a Cortina d’Ampezzo.
- Ossigenoterapia Iperbarica (OTI). Indicata per i gruppi A,B e C. La Ossigenoterapia Iperbarica potenzia l’efficacia di gruppi di antibiotici e aumenta l’efficacia macrofagica sotto stimolazione della Immunoterapia di Stimolazione Batterica.
- Reclutamento di tutte le risorse mediche per migliorare le condizioni generali del paziente OMC. Indicato per i gruppi B e C. Fra queste la più comune è cessare il consumo di sigarette, alcool e sostanze voluttuarie in gene re.
- Terapia Antibiotica Soppressiva. Indicata nel gruppo C.
La Stadiazione della Osteomielite Cronica secondo la classificazione di Cierny -Mader (UTMB) puntua- lizza che la percentuale di guarigione è massima nei pazienti OMC di gruppo A.
Decresce nei BL, nei BS e ulteriormente nei combinati BL-S.
E’ bassa nei C.
Su un piano teorico, i provvedimenti medici dovrebbero “trasformare” i pazienti OMC di gruppo C nel gruppo B e quelli B nel gruppo A, aumentando per ciascuno di essi la percentuale di successo terapeutico.
Terapia chirurgica dell’Osteomielite Cronica (OMC)
E’ successiva alla terapia medica.
Stadio I: pulizia dello spazio midollare, prelievi per ABG, eventuale contro-apertura del canale midolla- re, lavaggio continuo postoperatorio per 3 gg con antisettici, ABT generale e, con l’esito dell’ABG, ABT mirata per 4/8 settimane, possibilmente associata a Ossigenoterapia Iperbarica.
Stadio II: pulizia chirurgica dei tessuti ossei necrotici e dei tessuti molli atrofici infetti.
L’alta incidenza di estese superfici di compromissione cutanea rendono frequente la collaborazione con la Chirurgia Plastica per innesti muscolari vascolarizzati di copertura.
Stadio III: pulizia chirurgica dei tessuti ossei necrotici e dei tessuti molli atrofici infetti.
La maggiore estensione della Osteomielite Cronica può far adottare provvedimenti specifici per evita- re il rischio di fratture patologiche.
Stadio IV: procedimento analogo allo stadio III.
Quando vi è una pseudoartrosi infetta, i fissatori esterni rappresentano la risorsa chirurgica più affida- bile.
La metodica ed il fissatore di Ilizarov sono di frequente le scelte più indicate.
Autore: Dr. Giovanni Gualdrini, dirigente medico della Struttura Semplice Dipartimentale di Chirurgia ortopedica conser vativa e tecniche innovative, Istituto Ortopedico Rizzoli. Scheda informativa revisionata il: 14 novembre 2011.
Contenuto aggiornato il 15/11/2011 - 16:37
Ferite infette
Le ferite infette o contaminate sono una evenienza che può far seguito a:
- Traumi
- Schiacciamenti
- Ustioni
- Diabete
- Vasculopatie
- Neuropatie periferiche
- Piaghe da decubito
Spesso le ferite che non guariscono sono legate alla presenza di una infezione profonda, che, in molti casi, inte ressa l'osso.
In queste situazioni è importante la consulenza dello specialista ortopedico, perché agire solo sulla ferita, senza bonificare l'osso e gli altri tessuti profondi, può essere inutile o controproducente.
Le ferite difficili possono essere dovute e traumi con infezioni croniche e pseudoartrosi settiche, come in questo giovane Paziente.
Pseudoartrosi infette e infezioni dopo osteosintesi
L'infezione può complicare una frattura.
Ciò può succedere in almeno 3 situazioni:
Ciò può succedere in almeno 3 situazioni:
- dopo fratture esposte (fratture nelle quali l'osso sporge dalla pelle);
- nelle fratture con grave schiacciamento dei tessuti sovrastanti;
- dopo interventi chirurgici di fissazione della frattura stessa con viti, placche metalliche, chiodi o fissatori esterni.
Quando l'infezione complica una frattura, la guarigione dell'osso fratturato è, di solito, ritardata e, talvolta può non avvenire.
Se non vi è saldatura tra le ossa fratturate dopo otto mesi dalla frattura si parla di "pseudoartrosi".
Se la mancata saldatura avviene in presenza di infezione ossea, si parla di "pseudoartrosi settica".
Questa condizione è molto grave e di difficile e lungo trattamento.
Pseudoartrosi settica di tibia, in trattamento con fissatore esterno
In questo caso il rischio di infezioni dell'osso stesso, lesione ossea che consiste in una soluzione di continuo, com pleta o incompleta, con o senza spostamento dei frammenti che ne residuano.
Segue più comunemente a traumi, ma sono possibili anche fratture spontanee, da fragilità ossea, come in corso di osteoporosi e in alcune forme neoplastiche.
In caso di frattura va immediatamente valutata la presenza di lesioni nervose o vascolari profonde che richiedono un in- tervento d'urgenza, necessario anche in presenza di frattura esposta, cioè con i monconi ossei in evidenza.
In questo caso il rischio di infezioni dell'osso stesso (osteomielite) è molto elevato, e va assicurata una pronta disin- fezione locale e una terapia antibiotica adeguata.
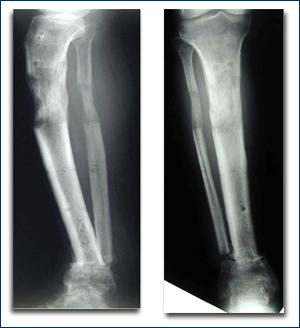
Radiografia di frattura.
Frattura.
Le due radiografie permettono di diagnosticare una grave frattura scomposta della tibia dovuta a un trauma.

Raffigurazione di diverse fratture. Frattura. Le fratture sono la conseguenza di un trauma diretto o indiretto che colpisce le ossa e le articolazioni. Possono essere di varia gravità, come mostrato nella figura.

|
 |
















Nessun commento:
Posta un commento